水腎症とは? なぜヒドロ陰性症が起こるのか? 顕在化および治療した水腎症として? この記事で読んでください。.
コンテンツ
水腎症またはグルーハンおよび尿管の閉塞
 水腎症は集団腎臓系(特に骨盤)の拡大であり、腰部の接合面積および尿管および尿管の接合面積での障害物の存在からの(すなわち、ピアツセルテールセグメントの領域).
水腎症は集団腎臓系(特に骨盤)の拡大であり、腰部の接合面積および尿管および尿管の接合面積での障害物の存在からの(すなわち、ピアツセルテールセグメントの領域).
尿路包括的な腎臓カップ、腎臓骨盤、ウレトター、膀胱、尿道. ロッキングとカップが一緒に集団腎臓システムを構成する.
腎臓からの尿の流出への顕著な障害は、腰の著しい拡大をもたらし、しばしば不可逆的な腎臓機能の障害につながります. 集団腎臓システムの拡大の程度は、その中の尿の圧力に比例し、広く変化します.
尿の出力に対する小さな障害は、ペルレクタシアの中程度の拡大を引き起こし、通常腎機能の混乱を伴わずに、腎盂腎炎のリスクを高めるだけです。.
小児における水腎症の原因
大多数の症例の大多数の場合、解剖学的原因によるICDの先天性水腎症. 水腎症の外部と内部の原因があります. 内部理由 – 彼の内腔の開発が発生したため、尿管の先天性狭窄は他のものよりも頻繁に起こります. 外部理由 – 骨盤からの尿管の異常消火と尿管圧縮を引き起こす追加の容器.
症状、水腎症の症状
水腎症は、胎児超音波を検出するのが容易な腎ロッキング(Pyelectasia)の拡大を伴う疾患の群に含まれる。. したがって、ほとんどの水腎症は子宮内で検出されます. 診断が子供の誕生の前に設置されていない場合、尿中の血の血液(血雨)、尿路の感染、腹部の痛み、または腹腔内の体積教育が検出されたときに現れることができる.
水腎症の研究
水腎症の診断に対する第一段階は胎児の超音波である. 集団腎臓系は15週間の15週間からの超音波検査に見える. 超音波がゼリーの拡大である最初の兆候. 子供の誕生の後に、骨盤の拡大は保存されてから、子供の泌尿器科医はより徹底的な泌尿器科目検査の必要性の問題を解決します. 疑わしい、水腎症の存在、子供は以下の調査を通過しなければならない:
排尿前後の超音波腎臓と膀胱. 超音波の専門家は腎臓実質の損傷の兆候を見ることができ、弱い、平均、そして顕著な水腎症を区別することができます. 疑わしい結果では、水負荷および利尿薬を有する超音波を実行することができ、それは糊付け尿管セグメントの閉塞の程度をより正確に評価することを可能にする.
マイキングシススタール – 膀胱および尿道のX線コントラスト検査は、膀胱からの泡尿亜尿促進還流またはヒンダード尿流出で行われる.
排泄物(静脈内)陰影 – 静脈内投与後、X線コントラストは腎臓によって導出され、それらの集合システムはX線に見えるようになる. 研究は私達が閉塞の程度を推定することを可能にします.
ネフロミシンチグラギー – 腎臓の放射性同位体検査. 腎機能と尿流出の違反の程度を推定するために使用される.
この研究に基づいて、専門家は、柔らかい尿管セグメントの閉塞がどれほど深刻であるか、それが腎臓にとって脅威であるか、または独立して解決されることができるかを決定するべきである. 生まれたばかりの診断は、出生後3~4週間後にしかしばしば明らかになります. 出生後の最初の3週間の間に、新生児の体内の水交換と腎機能はかなり変化し、そして彼らと忠節のサイズ.
水腎症の治療
水腎症の初期症状は、しばしば独立して消えますが、時には進行状況. 超音波の実施による専門家の観察は、1年に1年に2~4回、人生の最初の3年間で、そして年頃の年に1回示されています。.
2度の水腎症から出発した水腎症の平均程度は、正と負の両方のダイナミクスを有していてもよい. 観察過程におけるジャックの拡大が増加すると、運用処理を行う必要がある。. 平均水腎症の程度での人生の最初の年の超音波は2~3ヶ月ごとに開催されます.
腎臓からの尿流出が激しく障害があると顕著な水腎症が遅滞なく外科手術の実行を必要とする.
水腎症の操作
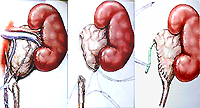 水腎症の操作は、尿管の狭い部分の切除と、尿管と腎臓笑いの間の新しい幅のコンパウンド(吻合、クーラー)の形成との影響にあります。. 運営と呼ばれます – ペロポールスティック.
水腎症の操作は、尿管の狭い部分の切除と、尿管と腎臓笑いの間の新しい幅のコンパウンド(吻合、クーラー)の形成との影響にあります。. 運営と呼ばれます – ペロポールスティック.
手術の最も一般的な技術 - Heins-Andersena Pyeloplasty. 狭くなった尿管置きは通常腎ローンの近くに位置しています。. 尿管を切断した後、腎臓領域に最も近いその後、尿管の縁部は、ロッキンクの対称(合同)縦方向カットの縁部を縫い合わせる。. 通常、操作後は、尿路と骨盤の接続の場所を通して管を伝導して、コヒーレンスの均一な内腔を確保し、その固着と変形を回避します。. チューブの第2の端部は、膀胱(ステントの内側排水)または腎臓組織(カテーテルドワーフ)を通して除去することができる。.
手術後の病院で子供を見つける期間
手術後の入院中の子供の滞在期間は、操作された腎臓からの尿リードの方法によって異なります. ステントの内側の排水を取り付けるときは、腎臓からの尿リードの追加の排水が必要とされず、静止術期間は5~9日に短縮されます。. ステントは1ヶ月で取り除かれます – 尿道によって入った薄い道具を通して手術後の半分.
操作中に設置されていない場合は、腎臓を通して導出されたステントが並行して確立されているが、排水管(ネフロスタ)は操作された腎臓からの自由な尿流出を提供するために設置される。. この場合、病院で子供を見つけるより長期が約3週間. 尿リードの選択は手術中に外科医によって行われます.
治療および麻酔の特徴は、運営外科医と議論された考慮に入れると決定されます
Pyeloplastyの有効性
Pyeloplastyの有効性は約92-95%です. 操作を行った後、腎機能はほとんど常に改善され、そしていくつかの観察が健康な腎臓の機能に達する. 同時に、腎臓の構造変化(カップの変形、実質の厚さの減少)は持続することができる. 特に有意な残留変化は顕著な水腎症で観察されます.
新生児における水腎症の過程を予測する
新生児でヒドロ陰性症がどのように発生するかを決定する方法は、現在存在しない. したがって、最も正しいアプローチは、経験豊富な専門家泌尿器科医のダイナミクスにおける腎臓の状態を観察することです。. 動的観測の主な推定方法は超音波です. 新生児における水腎症の発症を予測することの複雑さは、不安定な水交換、腎臓の機能を変化させ、その臓器および組織の熟成(成熟)の可能性によって決定される。. これらのプロセスは、浮体の拡大の消失またはそのサイズを安定させる可能性があります。. 同時に、検査(2ヶ月以上)の間に長い間隔で、腎臓状態の悪化を飛ばして操作に遅くすることができます。.