ジンガの肉腫における手術の種類の選択にかかっているもの? YINGAの肉腫の化学療法は何ですか? この記事で読んでください。.
コンテンツ
ジンガの肉腫における運転
操作の種類の選択は、腫瘍の局在化と、身体の患部の機能に対する操作の影響に依存します.
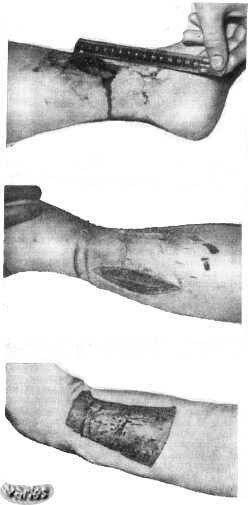 多くの場合、罹患骨または軟組織は臓器の機能に違反することなく外科的に完全に除去することができる。. 他の場合には、腫瘍組織を完全に除去した後の臓器の機能の保存は不可能である.
多くの場合、罹患骨または軟組織は臓器の機能に違反することなく外科的に完全に除去することができる。. 他の場合には、腫瘍組織を完全に除去した後の臓器の機能の保存は不可能である.
何年も前に、上肢と下肢の上肢の肉腫が切断で治療され、その後保存された操作は現在最もよく実行されます。. この場合、遠隔骨や関節は移植片やプロテーゼに置き換えられます。. 節約された操作は、骨盤骨の病変を有する患者さえ実行される.
バイタル神経と血管の敗北を伴うジンガの肉腫患者では、運転の代わりに放射線療法を適用することができます.
胸部の亜肉腫の局在化の場合、腫瘍はいくつかのリブと共に除去され、それは合成材料によって置き換えられる。.
転移ノードは、トラコトミー操作中に取り除かれる. 手術後、肺布のための放射線療法があります。.
ジンガの肉腫の運用治療の即時かつ長期的な結果から、創傷の癒しや感染性合併症の疑いの劣った治療に注意する必要があります. これは、以前に応用された化学療法と照射によって説明されています。. 操作後、多くの肉腫肉腫が修復治療を必要としています.
化学療法サルコジンガ
肉腫肉腫の化学療法は、原則として、静脈内およびめったに内側に導入された抗腫瘍薬の助けを借りて行われます。. この治療方法は、疾患の段階に関係なく、すべての患者に適用されます。.
これは、局所的なプロセスを有する患者においてさえ顕微鏡的研究によってのみ検出された顕微鏡であることがあるという事実によって説明される。. したがって、局在化段階を有する患者における化学療法の拒絶は、最終的にこれらのマイクロクラスターゼの成長をもたらすであろう。.
化学療法のために、UNTAの肉腫は抗腫瘍薬の様々な組み合わせ(組み合わせ)を使用しており、これは3~4週間ごとに規定されています。.
第一に、ビンクリスチン、アドリアマイシン(ドキソルビシン)およびシクロホスファンなどの薬物の組み合わせが適用される。. 化学療法パスの副作用の後、イプロスファミドとエトポシドを含む第二の組み合わせが処方される. そのような化学療法サイクルは4~5回繰り返される.
化学療法は、吐き気、嘔吐、食欲不振、禿頭症、口腔粘膜の病変、尿中気泡の形でさまざまな副作用を伴って、感染に対する感受性、月経障害、不妊、心筋損傷の増加.
まれに、まれな、化学療法の合併症、特に急性骨髄性白血病の発生であるかもしれません。.
ジンガの肉腫の放射線療法
UNINTAの肉腫患者、高エネルギー源の外部照射. この腫瘍は照射に非常に敏感であり、そしてほとんどの患者は化学療法と照射の組み合わせで治癒することができる。.
 中心上の放射線療法の総投与量は通常45~55グレーです. 適応症によると、肺は照射されるが、放射線療法の線量は減少する。.
中心上の放射線療法の総投与量は通常45~55グレーです. 適応症によると、肺は照射されるが、放射線療法の線量は減少する。.
放射線療法の深刻な合併症は骨成長を含む. 同時に、若い子供、より顕著な副作用と合併症. 放射線療法は四肢の短縮、顔の変形などを引き起こす可能性があります。.
骨盤領域が照射されると、膀胱と結腸. 接合部における放射線療法は、傷の形成によりその機能の制限を引き起こす可能性がある.
背側と脳にさらされたときの放射線療法の副作用と合併症は、1~2年後に明らかにされ、頭痛と精神活動の悪化で構成されています。.
症例の20%における高用量の放射線療法(60グレード以上)が第二の悪性腫瘍の発症につながる.
骨髄移植および末梢幹細胞
最近、予後不良、特に生存率が10%未満の骨と骨髄の転移を伴う患者は、高用量の体照射および骨髄移植または末梢幹細胞を用いた化学療法のより集中的な処理 - 化学療法. このアプローチはあなたが転移性プロセスで患者の30%以上を治療することを可能にします。.
YINGAの肉腫の治療終了後
治療プログラム全体の履行の後、YINGA患者の肉腫は医師の監督下にあるべきであり、合併症、可能な再発または2番目の腫瘍を同定するための定期的な検査を受けるべきである.
時間の経過とともに医師の訪問間の間隔が長くなります.